Reuma: qué es, tipos y tratamiento actualizado paso a paso
Reuma: qué es, tipos y tratamiento actualizado paso a paso
La palabra reuma se escucha en cualquier consulta médica, en la cocina de la abuela y en el banco del parque. Sin embargo, casi nadie sabe qué significa con exactitud. No es una enfermedad concreta. Es un nombre popular que abarca más de cien afecciones distintas que tienen un punto en común: golpean al sistema musculoesquelético y, en muchos casos, también órganos internos. Entender qué hay detrás de ese término te ayuda a poner nombre al dolor y a buscar el tratamiento adecuado.
En este recorrido vas a encontrar los tipos más frecuentes, las señales que no debes ignorar, cómo se llega al diagnóstico, qué opciones terapéuticas existen hoy y qué puedes hacer en casa para frenar el avance.
Qué es realmente el reuma
El término reuma viene del griego antiguo y se usaba para referirse a un líquido que fluía por el cuerpo y causaba dolor. La medicina moderna lo dejó atrás como diagnóstico oficial, pero la gente sigue empleándolo a diario. Hoy los especialistas hablan de enfermedades reumáticas, un grupo amplio que incluye procesos inflamatorios, autoinmunes, degenerativos y metabólicos.
Hay un detalle que conviene aclarar de entrada: cuando alguien dice “tengo reuma”, puede estar describiendo desde una artrosis de rodilla hasta un lupus activo. Por eso confundirlo con la artritis o con la artrosis es tan común y, a la vez, tan inexacto. Si quieres ver las diferencias con detalle, puedes consultar esta guía sobre artritis y artrosis.
Por qué se confunde con artritis y artrosis
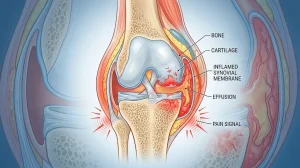
La artritis es inflamación articular. La artrosis es desgaste del cartílago. Ambas caben dentro del paraguas del reuma, pero son procesos muy distintos. La primera suele cursar con hinchazón visible y rigidez matinal larga. La segunda da dolor mecánico que empeora con el uso. Cuando alguien generaliza diciendo “es reuma”, borra esa frontera y dificulta el tratamiento.
Principales tipos de enfermedades reumáticas
No todas las enfermedades reumáticas se comportan igual. Algunas son crónicas y autoinmunes, otras aparecen por desgaste y unas pocas tienen origen metabólico. Estas son las más habituales en la consulta del reumatólogo:
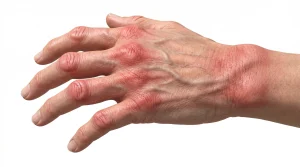
- Artritis reumatoide: enfermedad autoinmune que ataca la membrana sinovial. Suele empezar en manos y pies de forma simétrica.
- Artrosis: degeneración del cartílago articular. Afecta sobre todo a rodillas, caderas, columna y manos.
- Fibromialgia: dolor generalizado, fatiga profunda y trastornos del sueño sin daño articular visible.
- Gota: depósito de cristales de ácido úrico en las articulaciones. Provoca crisis intensísimas, casi siempre en el dedo gordo del pie.
- Lupus eritematoso sistémico: enfermedad autoinmune que puede dañar piel, riñones, corazón y articulaciones.
- Espondilitis anquilosante: inflamación crónica que afecta sobre todo a la columna y la pelvis.
- Polimialgia reumática: dolor y rigidez en hombros y caderas, típica en personas mayores de 60 años.
Cuáles son más frecuentes según la edad
La artrosis crece con los años y es la reina después de los 60. La artritis reumatoide aparece sobre todo entre los 30 y los 50. La fibromialgia tiene un pico claro en mujeres de mediana edad. La gota golpea más a hombres adultos. Conocer estos patrones ayuda al médico a orientarse antes incluso de pedir analíticas.
Síntomas que no debes ignorar
El cuerpo avisa, aunque a veces lo hace en voz baja. Hay un puñado de señales que se repiten en casi todas las enfermedades reumáticas y que merecen una consulta sin postergar:
- Dolor articular que dura más de seis semanas.
- Rigidez matinal de más de treinta minutos.
- Hinchazón visible o calor en una o varias articulaciones.
- Fatiga inexplicable que no mejora con el descanso.
- Pérdida de fuerza al agarrar objetos cotidianos.
- Fiebre baja sin causa aparente.
- Cambios en la piel, manchas rojas o úlceras en la boca.
Si llevas semanas notando que las manos se cierran con dificultad por la mañana, vale la pena leer este artículo sobre manos con dolor articular y ejercicios útiles.
Causas y factores de riesgo
Las enfermedades reumáticas casi nunca tienen una sola causa. Son la suma de varios ingredientes que se mezclan en proporciones distintas según la persona.
Genética y autoinmunidad
Tener un familiar de primer grado con artritis reumatoide o lupus aumenta la probabilidad de desarrollar una enfermedad parecida. El sistema inmune, mal calibrado, ataca tejidos propios como si fueran invasores. La carga genética predispone, pero no condena.
Edad, sexo y estilo de vida
El cartílago se desgasta con los años. El sobrepeso multiplica la presión sobre rodillas y caderas. El tabaco se asocia con peor evolución de la artritis reumatoide. La inactividad atrofia los músculos que sostienen las articulaciones. Las mujeres sufren con más frecuencia procesos autoinmunes, sobre todo a partir de la menopausia.
Lesiones previas e infecciones
Una rotura de menisco mal curada puede acelerar la artrosis de rodilla diez años después. Algunas infecciones bacterianas o víricas disparan procesos reactivos que se quedan instalados. Si te interesa el tema del cartílago dañado, hay información detallada sobre la regeneración del cartílago articular.
Cómo se llega al diagnóstico
El reumatólogo trabaja como un detective. Junta pistas hasta encajar el cuadro. El proceso suele tener tres patas: lo que cuentas, lo que sale en la sangre y lo que muestran las imágenes.
Anamnesis y exploración
La conversación con el médico vale oro. Cuándo empezó el dolor, qué articulaciones se hinchan, si hay rigidez matinal, antecedentes familiares, hábitos. La exploración física busca puntos dolorosos, derrames, deformidades y limitaciones de movilidad.
Análisis de sangre
- Factor reumatoide: orienta hacia artritis reumatoide, aunque no es exclusivo de ella.
- Anti-CCP: marcador más específico de artritis reumatoide y con valor pronóstico.
- VSG y PCR: miden inflamación general, sin decir dónde está.
- Ácido úrico: elevado en gota.
- ANA: anticuerpos antinucleares, presentes en lupus y otras enfermedades autoinmunes.
Pruebas de imagen
Las radiografías muestran daño en el hueso y el cartílago, aunque tardan en aparecer. La ecografía detecta sinovitis temprana sin radiación. La resonancia magnética es la prueba más sensible para ver inflamación, edema óseo y daño en tejidos blandos.
Tratamientos actualizados paso a paso
El tratamiento del reuma se ha transformado en las últimas dos décadas. Antes se aspiraba a calmar el dolor. Hoy el objetivo es frenar el daño y mantener la función. La estrategia se monta capa a capa.
Medicamentos
- AINEs: ibuprofeno, naproxeno, diclofenaco. Reducen dolor e inflamación a corto plazo.
- Corticoides: potentes antiinflamatorios para crisis agudas. Se usan en pulsos cortos por sus efectos secundarios.
- FAME convencionales: metotrexato, leflunomida, sulfasalazina. Modifican el curso de enfermedades autoinmunes.
- Biológicos y JAK-inhibidores: tratamientos dirigidos contra moléculas concretas del sistema inmune. Han cambiado el pronóstico de la artritis reumatoide y la espondilitis.
- Específicos para gota: alopurinol, febuxostat, colchicina.
Fisioterapia y movimiento
El músculo que rodea una articulación inflamada es su mejor aliado. Ejercicios de bajo impacto como caminar, nadar o pedalear mantienen el rango articular y reducen la rigidez. La fisioterapia trabaja la fuerza, el equilibrio y la propiocepción. Quedarse quieto suele empeorar casi todos los cuadros reumáticos.
Suplementos y dieta antiinflamatoria
Algunos suplementos cuentan con evidencia razonable como apoyo. La glucosamina y la condroitina se estudian sobre todo en artrosis. El omega-3 modula la inflamación. La vitamina D corrige déficits frecuentes en pacientes reumáticos. Si te interesa profundizar, este texto sobre glucosamina y condroitina resume lo que se sabe.
En cuanto a la mesa, una dieta tipo mediterráneo ayuda. Pescado azul, aceite de oliva virgen, frutos secos, legumbres, verduras de hoja, cereales integrales y poco azúcar. El alcohol y el exceso de carne roja empeoran tanto la gota como otros procesos inflamatorios.
Cambios de estilo de vida
Bajar tres kilos puede reducir la presión sobre las rodillas mucho más de lo que parece. Dormir bien recalibra el sistema inmune. Dejar el tabaco mejora la respuesta a los tratamientos. Manejar el estrés con técnicas concretas, no con buena voluntad, baja la percepción del dolor.
Prevención y autocuidado en el día a día
No todo se puede prevenir, pero hay margen. Mantener un peso razonable, mover el cuerpo casi todos los días, comer comida real, descansar, evitar lesiones y vigilar la salud metabólica son medidas que se acumulan.
- Camina al menos treinta minutos cinco días por semana.
- Incluye dos sesiones de fuerza moderada cada semana.
- Estira las articulaciones grandes a primera hora del día.
- Hidrátate. El cartílago es agua en gran parte.
- Vigila la tensión arterial, el azúcar y el ácido úrico.
- Protégete del sol si tienes lupus o tendencia a brotes cutáneos.
Cuándo acudir al reumatólogo
El médico de familia es la primera puerta. Te derivará al reumatólogo si el dolor articular dura más de seis semanas, hay hinchazón persistente, los análisis muestran inflamación o aparecen síntomas sistémicos como fiebre, pérdida de peso o lesiones en la piel. Llegar pronto cambia el pronóstico, sobre todo en enfermedades autoinmunes donde la ventana de oportunidad terapéutica son los primeros meses.
El reuma no es una sentencia ni una etiqueta de viejo. Es un mapa amplio de enfermedades que, bien identificadas, tienen tratamientos cada vez más eficaces. Pon nombre a lo que te pasa, busca al especialista adecuado y trabaja en paralelo desde la consulta y desde casa. La diferencia entre arrastrar el dolor y vivir con él bajo control suele estar ahí.
Reuma: qué es, tipos y tratamiento actualizado
Este artículo explica qué es el reuma de verdad, cuáles son los tipos principales, cómo se diagnostica y qué tratamientos existen hoy en día. Sin rodeos ni lenguaje médico innecesario.
¿Qué es el reuma exactamente?
“Reuma” no es una enfermedad concreta. Es un término coloquial que la gente usa para referirse a cualquier dolor en articulaciones, músculos, tendones o huesos. Los médicos prefieren hablar de enfermedades reumáticas o enfermedades musculoesqueléticas, porque bajo ese paraguas caben más de 200 condiciones diferentes.
Lo que tienen en común es que provocan dolor, inflamación, rigidez y, en muchos casos, pérdida progresiva de la movilidad. Algunas son leves y se controlan fácil. Otras, como la artritis reumatoide, pueden destruir articulaciones enteras si no se tratan a tiempo.
Según datos de la Organización Mundial de la Salud, las enfermedades reumáticas afectan a cerca del 25% de la población adulta mundial. En México, la Sociedad Mexicana de Reumatología estima que entre 10 y 12 millones de personas conviven con alguna forma de enfermedad reumática, aunque muchas no lo saben.
Reumatismo vs artritis: ¿es lo mismo?
No. Aunque se usan como sinónimos en conversaciones cotidianas, hay una diferencia importante.
Reumatismo es un término general, casi de “abuela”, que describe cualquier dolor o molestia en el aparato locomotor. No es un diagnóstico médico; es más bien una descripción de síntomas.
Artritis, en cambio, sí es un diagnóstico específico. Significa inflamación de una o varias articulaciones, y puede ser de muchos tipos: reumatoide, psoriásica, gotosa, reactiva… cada una con causas y tratamientos distintos. Si quieres profundizar en las diferencias entre los dos tipos más comunes, tenemos una guía completa sobre artritis vs artrosis.
Dicho de forma simple: toda artritis es una enfermedad reumática, pero no todo lo que llamamos “reuma” es artritis.
Tipos principales de enfermedades reumáticas
Vamos a repasar los tipos más frecuentes. Si te suena alguno, no te autodiagnostiques: ve con un reumatólogo.
1. Artritis reumatoide (AR)
La artritis reumatoide es una enfermedad autoinmune. Esto quiere decir que el sistema inmunológico —que normalmente nos protege de infecciones— se confunde y empieza a atacar los tejidos propios, en particular la membrana sinovial que recubre las articulaciones.
El resultado: inflamación crónica, dolor intenso y, con el tiempo, destrucción del cartílago y el hueso. Suele empezar por las articulaciones pequeñas —dedos de las manos y pies— y avanza de forma simétrica: si afecta la mano izquierda, probablemente también la derecha.
Datos clave:
- Afecta al 0.5-1% de la población mundial
- Es 2-3 veces más frecuente en mujeres
- Suele debutar entre los 30 y 50 años, aunque puede aparecer a cualquier edad
- La rigidez matutina que dura más de 30 minutos es una señal característica
- Sin tratamiento, puede causar deformidades irreversibles en 2-5 años
La AR no solo afecta articulaciones. Puede causar problemas en pulmones, corazón, ojos y vasos sanguíneos. Por eso el diagnóstico temprano es tan importante.
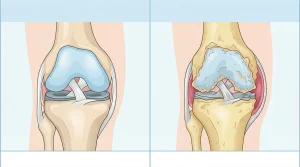
2. Osteoartritis (artrosis)
La osteoartritis es la enfermedad reumática más común en todo el mundo. A diferencia de la AR, no es autoinmune: se produce por el desgaste progresivo del cartílago articular. Aunque siempre se le ha atribuido al envejecimiento, hoy se sabe que hay factores genéticos, metabólicos y mecánicos que también juegan un papel.
Las articulaciones más afectadas son rodillas, caderas, manos y columna vertebral. El dolor suele empeorar con el movimiento y mejorar con el reposo, al contrario que en la AR. Si te interesa el tema de rodillas en particular, puedes revisar lo que dice la ciencia sobre glucosamina para la rodilla.
En México, la prevalencia de osteoartritis de rodilla ronda el 12% en adultos mayores de 50 años. Es la primera causa de consulta en reumatología.
3. Lupus eritematoso sistémico (LES)
El lupus es otra enfermedad autoinmune, pero mucho más impredecible. Puede afectar prácticamente cualquier órgano: piel, articulaciones, riñones, cerebro, corazón… Su característica más conocida es la erupción facial en forma de mariposa, pero no todos los pacientes la presentan.
Es difícil de diagnosticar porque sus síntomas imitan a muchas otras enfermedades. Algunos pacientes pasan años consultando diferentes especialistas antes de obtener un diagnóstico. Es mucho más frecuente en mujeres jóvenes en edad reproductiva.
Síntomas comunes:
- Fatiga extrema que no mejora con descanso
- Dolor articular migratorio
- Lesiones en la piel sensibles al sol
- Fiebre sin causa aparente
- Problemas renales (nefritis lúpica)
- Caída de cabello
4. Gota
La gota es un tipo de artritis provocada por la acumulación de cristales de ácido úrico en las articulaciones. Si alguna vez has visto a alguien que no puede ni tocar su dedo gordo del pie por el dolor, probablemente era gota.
Los ataques suelen ser repentinos —muchas veces de noche— y brutalmente dolorosos. La articulación se pone roja, caliente e hinchada. Sin tratamiento, los episodios se vuelven más frecuentes y pueden dañar las articulaciones permanentemente.
Factores de riesgo: dieta alta en purinas (carnes rojas, mariscos, cerveza), obesidad, hipertensión, diabetes y uso de ciertos diuréticos. La gota afecta más a hombres, aunque después de la menopausia las mujeres también aumentan su riesgo.
5. Fibromialgia
La fibromialgia es, sin exagerar, una de las enfermedades más frustrantes que existen. No porque sea mortal —no lo es— sino porque causa un dolor generalizado, crónico y difuso que los análisis de sangre y las radiografías no pueden detectar. Todo “sale normal”, pero el paciente sufre a diario.
Además del dolor, la fibromialgia viene acompañada de:
- Fatiga profunda
- Trastornos del sueño
- “Niebla mental” (dificultad para concentrarse)
- Sensibilidad aumentada al dolor, la luz, el ruido
- Ansiedad y depresión
Se diagnostica más en mujeres (proporción 9:1) y su causa exacta sigue siendo un misterio, aunque se cree que tiene que ver con cómo el cerebro procesa las señales de dolor. No hay cura, pero sí tratamientos que pueden mejorar mucho la calidad de vida.
6. Espondilitis anquilosante
La espondilitis anquilosante es una enfermedad inflamatoria crónica que afecta principalmente la columna vertebral y las articulaciones sacroilíacas (donde la columna se une con la pelvis). Con el tiempo, las vértebras pueden fusionarse entre sí, limitando severamente la movilidad.
A diferencia de la mayoría de las enfermedades reumáticas, la espondilitis anquilosante es más frecuente en hombres jóvenes —suele empezar antes de los 30 años—. El síntoma principal es dolor lumbar que empeora con el reposo y mejora con el ejercicio, justo al revés de lo que pasa con un dolor de espalda mecánico.
Hay un componente genético fuerte: el gen HLA-B27 está presente en más del 90% de los pacientes con espondilitis anquilosante.
Síntomas generales de las enfermedades reumáticas
Cada tipo tiene sus particularidades, pero hay síntomas que se repiten con frecuencia y que deberían hacerte consultar con un médico:
- Dolor articular persistente — no el que aparece después de cargar algo pesado, sino el que no se va con reposo ni analgésicos comunes
- Rigidez matutina — especialmente si dura más de 30 minutos al despertar
- Inflamación visible — articulaciones hinchadas, rojas o calientes al tacto
- Pérdida de movilidad — dificultad para abrir frascos, subir escaleras, caminar distancias cortas
- Fatiga inexplicable — cansancio que no corresponde con tu nivel de actividad
- Síntomas sistémicos — fiebre baja, pérdida de peso, erupciones cutáneas
El dolor en articulaciones es el motivo de consulta más frecuente, pero no siempre indica algo grave. La clave está en los patrones: si el dolor es simétrico, si hay inflamación, si empeora por la mañana, cuánto tiempo llevas con él. Todos esos detalles le ayudan al reumatólogo a orientar el diagnóstico.
¿Cómo se diagnostica el reuma?
No existe un solo análisis que diga “tienes reuma”. El diagnóstico es un proceso que combina varios elementos:
Historia clínica detallada
El reumatólogo necesita saber cuándo empezaron los síntomas, cómo se distribuyen, qué los mejora o empeora, si hay antecedentes familiares de enfermedades autoinmunes, qué medicamentos has tomado. A veces la conversación con el paciente aporta más que cualquier estudio de laboratorio.
Exploración física
El médico examina las articulaciones buscando signos de inflamación, deformidad, limitación del movimiento y puntos sensibles al tacto.
Análisis de sangre
Los más habituales incluyen:
- Factor reumatoide (FR) — presente en ~70% de pacientes con artritis reumatoide, pero también puede salir positivo en otras enfermedades o incluso en personas sanas
- Anticuerpos anti-CCP — más específicos para artritis reumatoide que el FR
- Velocidad de sedimentación globular (VSG) y proteína C reactiva (PCR) — marcadores de inflamación general
- Anticuerpos antinucleares (ANA) — orientan hacia enfermedades autoinmunes como el lupus
- Ácido úrico — elevado en la gota
- HLA-B27 — asociado a espondilitis anquilosante
Estudios de imagen
Radiografías, ecografía articular, resonancia magnética y, en algunos casos, TAC. La ecografía se ha vuelto una herramienta muy popular en la consulta de reumatología porque permite ver inflamación en tiempo real, sin radiación.
Análisis de líquido sinovial
En algunos casos, se extrae líquido de la articulación inflamada con una aguja. El análisis de este líquido puede confirmar gota (cristales de urato) o descartar infecciones.
Tratamiento actual de las enfermedades reumáticas
Aquí es donde las cosas han cambiado radicalmente en las últimas dos décadas. Lo que antes se trataba solo con antiinflamatorios y “aguántese”, hoy cuenta con terapias que pueden detener la progresión de la enfermedad e incluso lograr la remisión.
FAMEs (Fármacos Antirreumáticos Modificadores de la Enfermedad)
Son la columna vertebral del tratamiento de la artritis reumatoide y otras artritis inflamatorias. No solo alivian síntomas: frenan el daño articular.
El metotrexato es el FAME más usado y la primera línea de tratamiento en la AR. Se toma una vez por semana (no a diario) y puede tardar 4-12 semanas en hacer efecto. Otros FAMEs convencionales incluyen leflunomida, sulfasalazina e hidroxicloroquina.
Puntos importantes:
- Requieren monitoreo regular con análisis de sangre (función hepática y hemograma)
- El metotrexato se combina con ácido fólico para reducir efectos secundarios
- No son analgésicos: atacan la raíz del problema, no solo el dolor
- Pueden combinarse entre sí cuando uno solo no es suficiente
Terapia biológica
Cuando los FAMEs convencionales no logran controlar la enfermedad, entran en juego los biológicos. Son medicamentos producidos a partir de organismos vivos que bloquean moléculas específicas del sistema inmunológico involucradas en la inflamación.
Los más conocidos:
- Anti-TNF: adalimumab (Humira), etanercept (Enbrel), infliximab (Remicade) — bloquean el factor de necrosis tumoral, una proteína clave en la inflamación
- Anti-IL-6: tocilizumab (Actemra) — bloquea la interleucina 6
- Anti-CD20: rituximab (MabThera) — elimina linfocitos B
- Inhibidores de JAK: tofacitinib (Xeljanz), baricitinib (Olumiant) — pastillas que bloquean vías de señalización intracelular. Técnicamente no son biológicos, pero actúan de forma similar
Los biológicos han transformado la vida de millones de pacientes. Gente que estaba en silla de ruedas ha vuelto a caminar, a trabajar, a hacer vida normal. El inconveniente principal es el costo —son muy caros— y el riesgo aumentado de infecciones, ya que suprimen parte del sistema inmunológico.
En México, el acceso a biológicos ha mejorado con la disponibilidad de biosimilares, que son versiones equivalentes a menor precio.
Antiinflamatorios y analgésicos
Los AINEs (ibuprofeno, naproxeno, diclofenaco) siguen siendo útiles para el alivio rápido del dolor y la inflamación, pero no modifican la enfermedad. Los corticosteroides (prednisona) son potentes antiinflamatorios que se usan a dosis bajas como “puente” mientras los FAMEs hacen efecto, o en brotes agudos. El uso prolongado de corticoides tiene efectos secundarios importantes: osteoporosis, diabetes, hipertensión, entre otros.
Fisioterapia y rehabilitación
La fisioterapia no es un “extra” en el tratamiento del reuma: es una parte fundamental. Un buen programa de rehabilitación puede:
- Mantener y mejorar el rango de movimiento articular
- Fortalecer la musculatura que protege las articulaciones
- Reducir el dolor mediante terapia manual, termoterapia y electroterapia
- Enseñar técnicas de protección articular para las actividades diarias
- Mejorar el equilibrio y prevenir caídas, especialmente en adultos mayores
El ejercicio regular —adaptado a cada paciente— es una de las intervenciones más efectivas. La evidencia muestra que actividades como caminar, nadar, andar en bicicleta y el yoga pueden reducir significativamente el dolor y la fatiga en pacientes con artritis.
Cirugía
Cuando el daño articular es severo y las opciones conservadoras se agotan, la cirugía puede ser necesaria. Las opciones incluyen:
- Sinovectomía — extirpación de la membrana sinovial inflamada
- Artroscopia — procedimiento mínimamente invasivo para limpiar la articulación
- Reemplazo articular (artroplastia) — sustitución de rodilla o cadera dañadas por una prótesis. Es una de las cirugías más exitosas en medicina
- Artrodesis — fusión articular, principalmente en muñeca o tobillo, cuando el dolor es incapacitante
Suplementos y terapias complementarias
Muchos pacientes con enfermedades reumáticas buscan opciones complementarias. Algunas tienen evidencia razonable; otras, no tanto. Vamos a ser honestos sobre lo que dice la ciencia.
Glucosamina y condroitina
Son los suplementos más populares para problemas articulares. La glucosamina es un aminosacárido que forma parte natural del cartílago; la condroitina es un componente del tejido conectivo. La teoría es que suplementarlos puede ayudar a regenerar o proteger el cartílago. Si te interesa saber más sobre esta combinación, consulta nuestro artículo sobre qué es la condroitina y por qué se combina con glucosamina.
La evidencia es mixta. Algunos estudios muestran beneficio modesto en osteoartritis de rodilla, especialmente con sulfato de glucosamina de grado farmacéutico. Otros no encuentran diferencia significativa con placebo. Lo que sí parece claro es que son seguros y bien tolerados, con pocos efectos secundarios. Si quieres conocer los riesgos posibles, revisa nuestra guía de efectos secundarios de la glucosamina.
Ácido hialurónico
Se puede inyectar directamente en la articulación (viscosuplementación) o tomar como suplemento oral. Las inyecciones intraarticulares tienen evidencia moderada para el alivio del dolor en osteoartritis de rodilla. El ácido hialurónico oral tiene menos estudios, pero algunos resultados son prometedores. Si buscas más información, tenemos un artículo dedicado al ácido hialurónico para articulaciones.
Colágeno
El colágeno hidrolizado y el colágeno tipo II no desnaturalizado (UC-II) han ganado popularidad. Hay estudios pequeños que sugieren beneficios en el dolor articular, especialmente el UC-II en artritis reumatoide y osteoartritis. La evidencia aún es preliminar, pero la seguridad es buena.
Omega-3
Los ácidos grasos omega-3 (EPA y DHA), presentes en el pescado graso y en suplementos de aceite de pescado, tienen propiedades antiinflamatorias documentadas. Varios estudios muestran que dosis de 2-3 gramos diarios pueden reducir la rigidez matutina y el dolor en artritis reumatoide, e incluso permitir reducir la dosis de antiinflamatorios.
Vitamina D
La deficiencia de vitamina D es muy común en pacientes con enfermedades reumáticas y se asocia con mayor actividad de la enfermedad. Mantener niveles adecuados (por encima de 30 ng/mL) es importante para la salud ósea y posiblemente para la modulación del sistema inmunológico.
Cúrcuma (curcumina)
La curcumina tiene propiedades antiinflamatorias demostradas en laboratorio. Algunos ensayos clínicos pequeños sugieren que puede reducir el dolor en osteoartritis de forma comparable a los AINEs, pero con menos efectos secundarios gastrointestinales. El problema es su baja biodisponibilidad: se necesitan formulaciones especiales (con piperina o en nanopartículas) para que el cuerpo la absorba bien.
Si te interesa una guía completa de lo que hay disponible en el mercado mexicano, puedes consultar nuestra guía de suplementos para articulaciones en México.
Vivir con una enfermedad reumática: consejos prácticos
Más allá de los medicamentos, hay cambios en el estilo de vida que pueden hacer una diferencia real:
- Mantén un peso saludable. Cada kilo de más ejerce entre 3 y 6 kilos de presión extra sobre las rodillas. Perder incluso un 5% del peso corporal puede reducir significativamente el dolor articular.
- Muévete todos los días. El reposo excesivo empeora la rigidez. Elige actividades de bajo impacto: caminata, natación, bicicleta estática, tai chi.
- No fumes. El tabaquismo es un factor de riesgo conocido para la artritis reumatoide y empeora la respuesta al tratamiento.
- Cuida tu alimentación. Una dieta tipo mediterránea (rica en frutas, verduras, pescado, aceite de oliva, legumbres) se asocia con menor inflamación sistémica.
- Duerme bien. El dolor y la falta de sueño se retroalimentan. Habla con tu médico si no puedes descansar.
- Gestiona el estrés. El estrés crónico activa vías inflamatorias y puede desencadenar brotes. Técnicas como la meditación, respiración diafragmática y terapia cognitivo-conductual pueden ayudar.
- No ignores los síntomas. Cuanto antes se diagnostique y trate una enfermedad reumática inflamatoria, mejor será el pronóstico a largo plazo.
Preguntas frecuentes sobre el reuma
¿El reuma se cura?
Depende del tipo. La gota puede controlarse completamente con tratamiento adecuado y cambios de dieta. La osteoartritis no se revierte, pero se puede frenar y manejar el dolor. La artritis reumatoide y el lupus no tienen cura, pero con los tratamientos actuales muchos pacientes logran la remisión, es decir, vivir sin síntomas activos. La clave es el diagnóstico temprano y el seguimiento constante con un reumatólogo.
¿A qué edad aparece el reuma?
A cualquier edad. La artritis reumatoide suele debutar entre los 30 y 50 años. La espondilitis anquilosante, antes de los 30. El lupus afecta principalmente a mujeres entre 15 y 45 años. La osteoartritis es más frecuente después de los 50. Y existe incluso la artritis idiopática juvenil, que afecta a niños menores de 16 años. El “reuma” no es cosa de viejos.
¿Qué médico trata las enfermedades reumáticas?
El reumatólogo. Es un especialista en medicina interna con formación adicional en enfermedades del aparato locomotor y autoinmunes. En México hay alrededor de 800 reumatólogos certificados para una población de 130 millones, lo que significa que la espera para consulta puede ser larga. Si tu médico general sospecha una enfermedad reumática, insiste en la referencia al especialista.
¿El clima frío empeora el reuma?
Esta es una de las creencias más extendidas. La evidencia científica es contradictoria: algunos estudios muestran una correlación leve entre clima frío/húmedo y aumento del dolor, mientras que otros no encuentran relación. Lo que sí parece ocurrir es que la percepción del dolor cambia con el clima —los días fríos y lluviosos pueden hacer que nos movamos menos y estemos más tensos, lo que empeora los síntomas—. Pero mudarse a un lugar cálido no va a curar tu artritis.
¿Se puede prevenir la artritis reumatoide?
No de forma garantizada, porque tiene un componente genético importante. Sin embargo, hay factores modificables que reducen el riesgo: no fumar (el factor de riesgo ambiental más importante), mantener una buena salud dental (la periodontitis se ha asociado con mayor riesgo de AR), controlar el peso y seguir una dieta antiinflamatoria.
¿Los suplementos como la glucosamina sirven para el reuma?
Depende del tipo de enfermedad reumática. Para la osteoartritis, la glucosamina y la condroitina pueden ofrecer un alivio modesto del dolor en algunos pacientes. Para enfermedades inflamatorias como la artritis reumatoide, los suplementos no sustituyen los FAMEs ni los biológicos. Pueden ser un complemento, nunca un reemplazo del tratamiento médico. Consulta siempre con tu reumatólogo antes de agregar cualquier suplemento.
¿Es lo mismo reuma que artritis reumatoide?
No. “Reuma” es un término popular que abarca muchas enfermedades diferentes. La artritis reumatoide es solo una de ellas —pero es de las más conocidas y graves—. Decir “tengo reuma” es como decir “me duele la panza”: describe un síntoma, pero no identifica la causa.
Conclusión
Las enfermedades reumáticas son mucho más que “dolorcitos de viejo”. Son condiciones serias que afectan a millones de mexicanos de todas las edades y que, sin tratamiento adecuado, pueden destruir articulaciones y limitar severamente la calidad de vida. La buena noticia es que la reumatología ha avanzado enormemente: los tratamientos actuales permiten controlar la enfermedad, prevenir el daño articular y, en muchos casos, vivir prácticamente sin síntomas.
Si tienes dolor articular persistente, rigidez matutina prolongada o inflamación que no cede, no lo dejes pasar. Busca un reumatólogo. Un diagnóstico a tiempo puede marcar la diferencia entre una vida activa y años de dolor innecesario.
]]>