Diferencia entre artritis y artrosis: guía clara y sencilla
¿Artritis o artrosis? Por qué tanta gente las confunde
Si alguna vez has escuchado a alguien decir “tengo artritis” cuando en realidad padece artrosis — o al revés — no te sorprendas. La diferencia entre artritis y artrosis genera confusión hasta entre profesionales de la salud que no se especializan en reumatología. Los nombres suenan parecido, ambas afectan las articulaciones y las dos provocan dolor. Pero ahí terminan las similitudes.
La verdad es que entender qué distingue a una de otra puede cambiar por completo tu forma de abordar el problema. No es lo mismo un proceso inflamatorio autoinmune que el desgaste progresivo del cartílago. El tratamiento varía, el pronóstico varía, y hasta los hábitos que te convienen son distintos.
En esta guía vamos a desglosar todo lo que necesitas saber sobre artritis y artrosis: desde las causas y los síntomas hasta las opciones de tratamiento más actuales. Sin tecnicismos innecesarios, con información respaldada y — eso sí — sin rodeos.
Qué es la artritis: cuando el sistema inmune ataca tus articulaciones
La artritis es un término amplio que engloba más de 100 enfermedades diferentes, aunque la más conocida es la artritis reumatoide. Lo que tienen en común todas estas formas es la inflamación articular. Y no hablamos de una inflamación menor: hablamos de un proceso donde el propio sistema inmunológico del cuerpo ataca los tejidos sanos de las articulaciones.
¿El resultado? Dolor, hinchazón, enrojecimiento y rigidez. Normalmente la rigidez es peor por las mañanas y puede durar más de una hora. Muchas personas describen la sensación como si las articulaciones estuvieran “trabadas” al despertar.
Tipos principales de artritis
Aunque existen muchas variantes, las más frecuentes son:
- Artritis reumatoide: enfermedad autoinmune que suele afectar las articulaciones pequeñas de manos y pies de forma simétrica (ambos lados del cuerpo). Puede aparecer a cualquier edad, aunque es más común entre los 30 y 60 años.
- Artritis psoriásica: asociada a la psoriasis, afecta tanto la piel como las articulaciones. Los dedos pueden adoptar un aspecto hinchado que los reumatólogos llaman “dedos en salchicha”.
- Artritis gotosa (gota): causada por acumulación de cristales de ácido úrico en las articulaciones. El dedo gordo del pie es el blanco más habitual, y el dolor aparece de golpe — muchas veces por la noche.
- Artritis reactiva: surge como respuesta a una infección en otra parte del cuerpo, generalmente del tracto urinario o digestivo.
Lo que comparten todas estas formas de artritis es el componente inflamatorio activo. No se trata simplemente de un desgaste mecánico: hay una reacción del organismo que perpetúa el daño.
¿A quién le da artritis?
La artritis reumatoide afecta aproximadamente al 1% de la población mundial. Las mujeres la desarrollan con una frecuencia dos o tres veces mayor que los hombres. Factores genéticos juegan un papel relevante, aunque no determinante — tener un familiar con artritis reumatoide aumenta el riesgo, pero no garantiza que vayas a padecerla.
El tabaquismo, curiosamente, es uno de los factores de riesgo ambientales más estudiados. Fumar no solo incrementa la probabilidad de desarrollar artritis reumatoide, sino que también hace que la enfermedad sea más agresiva cuando aparece.
Qué es la artrosis: el desgaste que llega con el tiempo
La artrosis — también llamada osteoartritis — es la enfermedad articular más común del planeta. Se estima que afecta a más de 500 millones de personas en todo el mundo, y esa cifra no para de crecer conforme la población envejece.
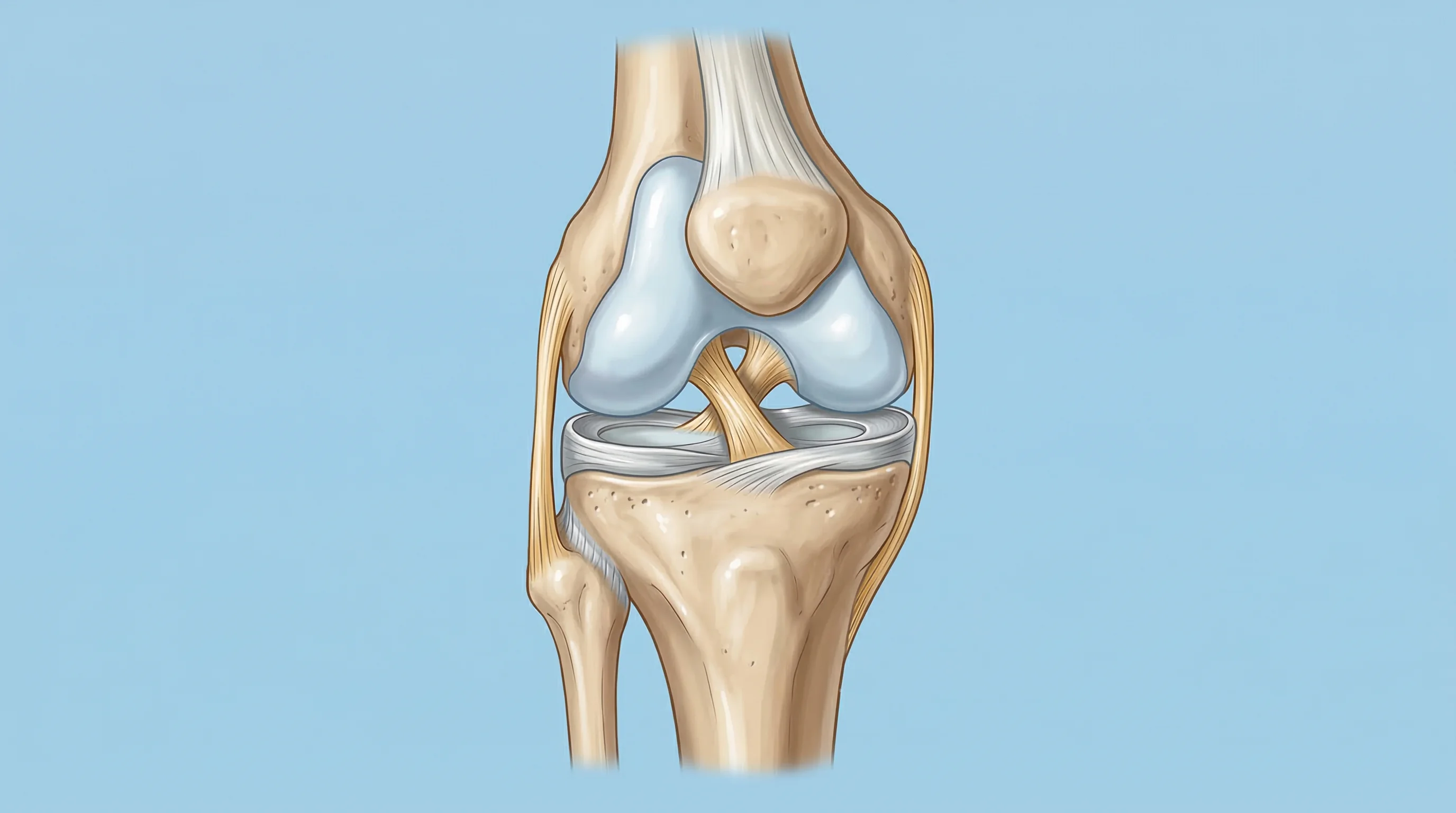
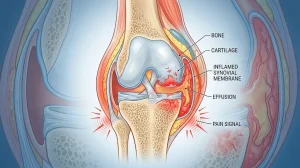
A diferencia de la artritis, la artrosis es fundamentalmente un problema mecánico y degenerativo. El cartílago que recubre los extremos de los huesos dentro de la articulación se va deteriorando poco a poco. Cuando ese cartílago se adelgaza lo suficiente, los huesos empiezan a rozar entre sí. Ahí es donde aparece el dolor, la rigidez y esa sensación de crujido que muchos pacientes describen.
Ahora bien, la visión de la artrosis como un simple “desgaste por uso” se ha quedado corta. La investigación reciente muestra que también hay un componente inflamatorio de bajo grado, y que factores metabólicos influyen en su progresión. No es únicamente cuestión de años: hay personas de 70 años con articulaciones en perfecto estado y otras de 45 con artrosis avanzada.
Las articulaciones más afectadas por artrosis
La artrosis tiene sus blancos favoritos. Las rodillas encabezan la lista — algo lógico considerando que soportan el peso del cuerpo a diario. Le siguen las caderas, las manos (especialmente las articulaciones de los dedos) y la columna vertebral. Si te interesa profundizar en el tema de las rodillas, tenemos una guía específica sobre glucosamina para la rodilla que puede resultarte útil.
Un dato que sorprende a muchas personas: la artrosis de manos es particularmente frecuente en mujeres después de la menopausia. Los cambios hormonales parecen acelerar el proceso degenerativo en las articulaciones pequeñas de los dedos, formando los característicos nódulos de Heberden y Bouchard.
Factores de riesgo para la artrosis
La edad es el factor principal, pero no el único. El sobrepeso añade una carga mecánica enorme sobre las articulaciones de carga — cada kilo extra equivale a unos cuatro kilos adicionales de presión sobre las rodillas al caminar. Las lesiones articulares previas (una fractura, un esguince grave, una cirugía de menisco) aumentan considerablemente el riesgo de desarrollar artrosis en esa articulación años después.
La genética también influye, sobre todo en la artrosis de manos. Y hay oficios que, por el esfuerzo repetitivo que exigen, predisponen a la artrosis en ciertas articulaciones: albañiles en las rodillas, costureras en los dedos, cargadores en la columna lumbar.
Diferencia entre artritis y artrosis: comparación directa
Llegamos al punto central. Vamos a poner lado a lado las características de cada enfermedad para que la diferencia entre artritis y artrosis quede clara de una vez por todas.
Origen y mecanismo
La artritis (en su forma más común, la reumatoide) es una enfermedad autoinmune. El sistema de defensa del cuerpo se equivoca de objetivo y empieza a atacar la membrana sinovial — el tejido que recubre el interior de las articulaciones. Este ataque genera inflamación crónica que, con el tiempo, puede destruir el cartílago y hasta el hueso.
La artrosis, en cambio, arranca con el deterioro del cartílago articular. Ese cartílago pierde elasticidad, se fisura y se adelgaza. El hueso reacciona formando espolones óseos (osteofitos) y la articulación se deforma progresivamente. Hay inflamación, sí, pero es secundaria al daño mecánico — no la causa principal.
Edad de aparición
La artritis reumatoide puede aparecer a cualquier edad, incluso en niños (artritis idiopática juvenil). Sin embargo, el pico de incidencia se sitúa entre los 30 y los 50 años. La artrosis, por su parte, rara vez se manifiesta antes de los 40 y su frecuencia aumenta marcadamente a partir de los 60.
Eso sí, hay excepciones importantes. Una persona que sufrió una lesión grave de rodilla a los 20 puede desarrollar artrosis postraumática a los 35. Y la artritis reumatoide puede debutar a los 70 años, aunque es menos habitual.
Patrón de las articulaciones afectadas
Aquí hay una pista diagnóstica muy valiosa. La artritis reumatoide tiende a ser simétrica: si afecta la muñeca derecha, muy probablemente también afecte la izquierda. Suele empezar por las articulaciones pequeñas de manos y pies.
La artrosis no sigue esa regla de simetría. Puede afectar una rodilla y no la otra, o una cadera sin que la contraria presente problemas. Las articulaciones más castigadas son las que soportan carga o las que se han lesionado previamente.
Tipo de dolor y rigidez
El dolor de la artritis suele ser peor en reposo y por las mañanas. La rigidez matutina dura más de 30 minutos — a veces horas — y mejora con el movimiento. Muchas personas con artritis reumatoide dicen que “necesitan arrancar” cada mañana.
En la artrosis el patrón es al revés. El dolor empeora con la actividad y mejora con el reposo. La rigidez matutina existe, pero normalmente dura menos de 30 minutos. Después de estar sentado un rato, las primeras pisadas duelen, pero a los pocos pasos el dolor cede. Los reumatólogos lo llaman “dolor de arranque”.
Inflamación visible
En la artritis, la inflamación es llamativa. Las articulaciones se hinchan, se calientan y pueden enrojecerse. Se nota a simple vista. En la artrosis puede haber algo de hinchazón — especialmente en las rodillas cuando acumulan líquido sinovial — pero no suele ser tan evidente ni tan generalizada.
Análisis de sangre
Otra diferencia clave. La artritis reumatoide suele mostrar marcadores inflamatorios elevados en sangre: velocidad de sedimentación globular (VSG) alta, proteína C reactiva (PCR) elevada, factor reumatoide positivo y anticuerpos anti-CCP. La artrosis, en cambio, no altera significativamente los análisis de sangre. Los estudios de laboratorio salen normales o con cambios mínimos.
Esto no significa que un análisis de sangre normal descarte la artritis — existe la artritis reumatoide seronegativa — pero sí orienta mucho el diagnóstico.
Síntomas que comparten artritis y artrosis
Parte de la confusión entre artritis y artrosis viene de que comparten varios síntomas. Ambas producen dolor articular, limitación del movimiento y pueden llevar a deformidad si no se tratan adecuadamente. Las dos afectan la calidad de vida de forma considerable y ambas pueden interferir con actividades cotidianas como abrir un frasco, subir escaleras o caminar distancias largas.
También comparten un aspecto que a menudo se subestima: el impacto emocional. El dolor crónico articular, venga de artritis o de artrosis, se asocia con mayor riesgo de depresión y ansiedad. Dormir mal por el dolor, dejar de hacer actividades que disfrutabas, depender de otros para tareas básicas — todo eso pesa.
Diagnóstico: cómo sabe tu médico cuál de las dos tienes
El diagnóstico diferencial entre artritis y artrosis se basa en varias herramientas que tu médico combinará:
Historia clínica detallada: El patrón del dolor (¿peor por la mañana o por la tarde?), la duración de la rigidez, las articulaciones afectadas y la simetría son pistas fundamentales. Un buen interrogatorio clínico ya orienta bastante el diagnóstico.
Exploración física: El médico evaluará si hay hinchazón, calor local, crepitación (crujidos), deformidad y rango de movimiento. En la artritis reumatoide puede encontrar nódulos subcutáneos en los codos o los dedos.
Radiografías: En la artrosis se ven signos típicos como estrechamiento del espacio articular, osteofitos y esclerosis del hueso subcondral. En la artritis reumatoide las radiografías pueden mostrar erosiones óseas y osteopenia periarticular.
Análisis de laboratorio: Factor reumatoide, anticuerpos anti-CCP, VSG y PCR. Como mencionamos, son útiles para detectar artritis inflamatoria, pero no sirven para diagnosticar artrosis.
Resonancia magnética y ecografía: Permiten ver cambios tempranos que las radiografías no detectan, como sinovitis (inflamación de la membrana sinovial) en la artritis o lesiones de cartílago incipientes en la artrosis.
Tratamiento de la artritis: controlar la inflamación antes de que cause daño
El objetivo principal en la artritis reumatoide es frenar la inflamación lo antes posible. Cuanto más tiempo lleve activa la enfermedad sin tratamiento, mayor será el daño articular acumulado. Los reumatólogos hablan de una “ventana de oportunidad” en los primeros meses tras el diagnóstico.
Medicamentos para la artritis
Fármacos antirreumáticos modificadores de la enfermedad (FARME): El metotrexato sigue siendo el pilar del tratamiento. Otros FARME convencionales incluyen la leflunomida, la sulfasalazina y la hidroxicloroquina. No son analgésicos — actúan frenando el sistema inmune para que deje de atacar las articulaciones.
Terapias biológicas: Cuando los FARME convencionales no bastan, entran en juego los biológicos: adalimumab, etanercept, tocilizumab, entre otros. Son medicamentos más dirigidos que bloquean moléculas específicas del proceso inflamatorio. Han transformado el pronóstico de la artritis reumatoide en las últimas dos décadas.
Antiinflamatorios y corticoides: Se usan como puente mientras los FARME hacen efecto (que puede tardar semanas o meses). Los corticoides son potentes antiinflamatorios, pero sus efectos secundarios a largo plazo limitan su uso.
Más allá de los medicamentos
La fisioterapia es esencial para mantener la movilidad articular y la fuerza muscular. El ejercicio regular — adaptado a la capacidad de cada persona — ha demostrado beneficios significativos en la artritis reumatoide. Natación, caminatas, yoga adaptado y ejercicios de fortalecimiento suave son buenas opciones.
La alimentación también juega un papel. Una dieta antiinflamatoria rica en pescados grasos (omega-3), frutas, verduras y cereales integrales puede complementar el tratamiento farmacológico. Algunos pacientes reportan mejoría al reducir el consumo de azúcares refinados y alimentos ultraprocesados, aunque la evidencia científica al respecto todavía está en construcción.
Tratamiento de la artrosis: aliviar síntomas y frenar el avance
Aquí la estrategia cambia. No existe un medicamento que “cure” la artrosis ni que regenere el cartílago perdido — al menos no todavía. El tratamiento se enfoca en aliviar el dolor, mejorar la función articular y retrasar la progresión del desgaste.
Medidas no farmacológicas (las más importantes)
Suena poco glamuroso, pero las medidas no farmacológicas son el pilar del tratamiento de la artrosis. Y la más importante de todas es el ejercicio. Sí, aunque duela. El ejercicio regular fortalece los músculos que rodean la articulación, reduce la carga sobre el cartílago dañado y mejora la lubricación articular.
La pérdida de peso en personas con sobrepeso tiene un impacto enorme. Perder tan solo cinco kilos puede reducir significativamente el dolor de rodilla por artrosis. No es magia: es biomecánica pura.
La fisioterapia dirigida, el uso de bastón o rodilleras cuando es necesario, y adaptar las actividades diarias para proteger las articulaciones completan el cuadro.
Medicamentos para la artrosis
Paracetamol: Fue durante años el analgésico de primera línea para la artrosis. Estudios recientes cuestionan su eficacia real — su beneficio es modesto comparado con placebo — pero sigue usándose por su perfil de seguridad relativamente bueno.
Antiinflamatorios no esteroideos (AINEs): Ibuprofeno, naproxeno, diclofenaco. Son más eficaces que el paracetamol para el dolor de artrosis, pero hay que vigilar sus efectos sobre el estómago, los riñones y el sistema cardiovascular, especialmente con uso prolongado.
Infiltraciones articulares: Las inyecciones de corticoides dentro de la articulación proporcionan alivio temporal. Las de ácido hialurónico para articulaciones buscan mejorar la viscosidad del líquido sinovial — una especie de “lubricante” articular. Los resultados varían bastante de un paciente a otro.
Suplementos para la artrosis
Aquí entramos en terreno donde la evidencia científica es mixta pero hay datos interesantes. La glucosamina y la condroitina son los suplementos más estudiados para la artrosis. Algunos ensayos clínicos muestran beneficio en el alivio del dolor y posible efecto protector sobre el cartílago, mientras que otros no encuentran diferencias significativas respecto al placebo.
Lo que sí parece claro es que la glucosamina sulfato (la forma más estudiada) tiene mejor evidencia que el clorhidrato de glucosamina. Si decides probarla, dale al menos tres meses antes de evaluar resultados — no es un analgésico de efecto inmediato. Puedes consultar nuestra guía de compra de suplementos para articulaciones en México para orientarte entre las opciones disponibles.
El debate entre colágeno y glucosamina es otro tema que genera muchas preguntas. Ambos tienen su lógica y su base de evidencia, aunque con limitaciones. No son excluyentes: algunas personas combinan ambos con resultados que, al menos subjetivamente, describen como positivos.
En cuanto a la alimentación, incorporar alimentos ricos en glucosamina natural puede ser una estrategia complementaria. Mariscos, caldo de hueso y ciertos hongos contienen precursores naturales de glucosamina, aunque las cantidades son significativamente menores a las que aporta un suplemento.
Cirugía: cuando las demás opciones no alcanzan
Cuando la artrosis es severa y el dolor no responde al tratamiento conservador, la cirugía puede ser la mejor opción. La prótesis articular (reemplazo de rodilla o cadera) es una de las cirugías más exitosas de la medicina moderna. La gran mayoría de los pacientes experimentan una mejora notable del dolor y la función, con prótesis que duran 15 a 20 años o más.
Pero la cirugía no es para todos ni debe tomarse a la ligera. La rehabilitación postoperatoria es exigente y el resultado depende mucho de la cooperación del paciente. Es una decisión que requiere conversación seria con tu traumatólogo.
¿Se puede tener artritis y artrosis al mismo tiempo?
Sí, y no es tan raro como podrías pensar. Una persona con artritis reumatoide puede desarrollar también artrosis en las mismas o distintas articulaciones. De hecho, la inflamación crónica de la artritis acelera el desgaste del cartílago, lo que favorece la aparición de cambios artrósicos sobrepuestos.
También existe la llamada “artrosis erosiva” o “artrosis inflamatoria”, una variante de la artrosis que cursa con brotes inflamatorios intensos y erosiones óseas que recuerdan a la artritis. Afecta sobre todo las articulaciones de los dedos de las manos y es más frecuente en mujeres perimenopáusicas.
Cuando coexisten ambas enfermedades, el manejo se complica porque hay que atender tanto el componente inflamatorio como el degenerativo. El reumatólogo tiene que hacer equilibrios entre tratamientos que a veces tienen objetivos distintos.
Prevención: qué puedes hacer hoy para proteger tus articulaciones
No todo está en manos de la genética. Hay medidas concretas que pueden reducir tu riesgo de desarrollar problemas articulares — o al menos retrasar su aparición.
Para prevenir la artrosis
Mantén un peso saludable. Es probablemente el factor modificable más importante. El sobrepeso es un predictor potente de artrosis de rodilla, y la pérdida de peso reduce el riesgo de forma proporcional.
Haz ejercicio regular. Fortalece la musculatura periarticular, mejora la nutrición del cartílago y mantiene el rango de movimiento. El ejercicio moderado no daña las articulaciones sanas — ese es un mito persistente que la evidencia ha desmentido repetidamente.
Evita lesiones articulares. Usa equipo de protección adecuado al practicar deportes, calienta antes de la actividad física y no ignores una lesión articular — trátala correctamente para minimizar el riesgo de artrosis postraumática.
Cuida tu postura y ergonomía. Si tu trabajo implica movimientos repetitivos o posturas forzadas, busca formas de reducir el estrés sobre tus articulaciones.
Para prevenir la artritis reumatoide
Prevenir una enfermedad autoinmune es más complicado, pero hay algo que sí puedes hacer: no fumar. El tabaquismo es el factor de riesgo ambiental más claramente asociado a la artritis reumatoide. Dejar de fumar reduce el riesgo de forma significativa.
Mantener una buena salud bucal también parece relevante. La enfermedad periodontal (infección de las encías) se ha asociado con mayor riesgo de artritis reumatoide, posiblemente porque ciertas bacterias periodontales pueden desencadenar respuestas autoinmunes en personas genéticamente predispuestas.
¿Cuándo debes consultar a un médico?
No todo dolor articular requiere una visita urgente al reumatólogo, pero hay señales que no deberías ignorar:
- Dolor articular que persiste más de dos semanas sin causa aparente
- Hinchazón visible en una o más articulaciones
- Rigidez matutina que dura más de 30 minutos
- Dolor articular acompañado de fiebre o malestar general
- Limitación progresiva del movimiento que interfiere con tu vida diaria
En el caso de la artritis reumatoide, el diagnóstico y tratamiento temprano marca una diferencia enorme en el pronóstico a largo plazo. Cada mes que pasa con la enfermedad activa sin tratamiento es una oportunidad perdida para prevenir daño articular irreversible.
Mitos comunes sobre artritis y artrosis
“La artrosis es cosa de viejos.” Falso. Aunque la edad es un factor de riesgo importante, la artrosis puede afectar a personas jóvenes, especialmente tras lesiones articulares. La artrosis postraumática no respeta edades.
“Si me duelen las articulaciones no debo hacer ejercicio.” Uno de los mitos más dañinos. El reposo prolongado empeora tanto la artritis como la artrosis. El ejercicio adaptado es parte fundamental del tratamiento de ambas enfermedades. La clave está en encontrar el tipo e intensidad adecuados.
“La artritis se cura con remedios naturales.” No hay evidencia de que ningún remedio natural cure la artritis reumatoide. Algunos suplementos y cambios dietéticos pueden complementar el tratamiento médico, pero no sustituirlo. Retrasar el tratamiento farmacológico por confiar exclusivamente en remedios caseros puede resultar en daño articular irreversible.
“Los suplementos de glucosamina no sirven para nada.” Esto tampoco es del todo cierto. La evidencia es contradictoria, pero hay estudios de buena calidad que muestran beneficio, particularmente con glucosamina sulfato para la artrosis de rodilla. No son la panacea, pero descartarlos completamente sería ignorar una parte de la evidencia. Si te preocupan los posibles efectos adversos, revisa nuestra guía sobre efectos secundarios y contraindicaciones de la glucosamina.
“El clima frío causa artritis.” El frío no causa artritis ni artrosis. Lo que sí ocurre es que muchas personas con problemas articulares perciben mayor dolor cuando baja la temperatura o cambia la presión atmosférica. Pero la relación es con la percepción del dolor, no con el origen de la enfermedad.
Tabla resumen: artritis vs artrosis
Para que tengas una referencia rápida, aquí van las diferencias principales entre ambas enfermedades:
| Característica | Artritis (reumatoide) | Artrosis |
|---|---|---|
| Causa | Autoinmune / inflamatoria | Degenerativa / desgaste |
| Edad típica | 30-50 años | 50+ años |
| Simetría | Bilateral (ambos lados) | Puede ser unilateral |
| Rigidez matutina | Más de 30-60 min | Menos de 30 min |
| Dolor | Peor en reposo, mejora con movimiento | Peor con actividad, mejora con reposo |
| Inflamación | Marcada, visible | Leve o ausente |
| Análisis de sangre | Marcadores inflamatorios elevados | Normales |
| Tratamiento principal | Inmunosupresores (FARME, biológicos) | Ejercicio, peso, analgésicos |
Vivir con artritis o artrosis: estrategias para el día a día
Más allá del diagnóstico y el tratamiento médico, vivir con una enfermedad articular crónica requiere ajustes prácticos que marcan la diferencia en tu calidad de vida.
Organiza tus actividades. Alterna tareas que demandan esfuerzo articular con periodos de descanso. No intentes hacer toda la limpieza del hogar en un solo día — distribuye las tareas a lo largo de la semana.
Usa herramientas adaptadas. Existen abrelatas eléctricos, mangos engrosados para cubiertos, calzadores largos y muchos otros dispositivos diseñados para facilitar la vida cotidiana cuando las articulaciones de las manos o las caderas están limitadas.
Aplica calor o frío según la situación. En general, el calor (bolsa térmica, baño caliente) funciona mejor para la rigidez y el dolor crónico. El frío (hielo envuelto en tela) es más útil durante los brotes de inflamación aguda.
No subestimes el descanso nocturno. El dolor articular crónico y el mal sueño se retroalimentan. Invertir en un buen colchón, mantener horarios regulares de sueño y tratar la apnea del sueño si la padeces puede mejorar significativamente tu percepción del dolor.
Busca apoyo. Los grupos de pacientes — presenciales o en línea — ofrecen un espacio para compartir experiencias y estrategias. No subestimes el valor de hablar con alguien que entiende lo que estás pasando.
Preguntas frecuentes sobre artritis y artrosis
¿La artritis se convierte en artrosis o viceversa?
No exactamente. La artritis no se “transforma” en artrosis, pero la inflamación crónica de la artritis puede dañar el cartílago y generar cambios artrósicos secundarios. La artrosis, por su parte, no se convierte en artritis reumatoide — son enfermedades con mecanismos distintos. Lo que sí puede pasar es que una persona desarrolle ambas de forma independiente.
¿La glucosamina sirve para la artritis reumatoide?
La mayoría de los estudios sobre glucosamina se han centrado en la artrosis, no en la artritis reumatoide. No hay evidencia sólida de que la glucosamina sea eficaz para controlar la inflamación autoinmune de la artritis. Si tienes artritis reumatoide, los FARME y las terapias biológicas son el tratamiento indicado.
¿Qué ejercicios puedo hacer si tengo artrosis de rodilla?
Los más recomendados son: natación y ejercicios en agua (reducen la carga sobre las rodillas), bicicleta estática (movimiento sin impacto), caminatas sobre superficie plana, y ejercicios de fortalecimiento del cuádriceps. Evita actividades de alto impacto como correr en asfalto o deportes con saltos. Un fisioterapeuta puede diseñar un programa personalizado según tu grado de artrosis.
¿Es hereditaria la artritis?
La artritis reumatoide tiene un componente genético, pero no es estrictamente hereditaria. Tener un familiar de primer grado con la enfermedad multiplica tu riesgo entre dos y cinco veces respecto a la población general, pero la mayoría de personas con predisposición genética nunca la desarrollan. Se necesita la combinación de genes susceptibles más factores ambientales (tabaco, infecciones, hormonas) para que la enfermedad se manifieste.
¿Puedo tomar glucosamina si ya tomo medicamentos para la artritis?
En general, la glucosamina se considera segura y no tiene interacciones graves con la mayoría de los fármacos antirreumáticos. Sin embargo, hay que tener precaución si tomas anticoagulantes (warfarina), ya que algunos reportes sugieren que la glucosamina podría potenciar su efecto. Siempre consulta con tu reumatólogo antes de añadir cualquier suplemento a tu tratamiento.
¿La artritis afecta solo las articulaciones?
No. La artritis reumatoide es una enfermedad sistémica que puede afectar otros órganos además de las articulaciones. Los pulmones (neumonitis, nódulos pulmonares), los ojos (sequedad ocular, escleritis), el corazón (pericarditis, mayor riesgo cardiovascular) y los vasos sanguíneos (vasculitis) pueden verse comprometidos. Por eso el seguimiento médico regular es tan importante, incluso cuando las articulaciones están controladas.
¿A qué médico debo acudir si sospecho que tengo artritis o artrosis?
El especialista indicado es el reumatólogo. Tu médico de atención primaria puede hacer una valoración inicial y solicitar los primeros estudios, pero el diagnóstico definitivo y el plan de tratamiento deben estar en manos de un reumatólogo. En el caso de artrosis avanzada que requiera valoración quirúrgica, el traumatólogo-ortopedista también tiene un papel fundamental.
Conclusión
La diferencia entre artritis y artrosis va mucho más allá del nombre. Son enfermedades con causas diferentes, mecanismos diferentes y — lo más relevante para ti como paciente — tratamientos diferentes. Confundirlas puede llevar a decisiones equivocadas que retrasen tu mejoría.
Si tus articulaciones te están dando problemas, el primer paso es obtener un diagnóstico correcto. A partir de ahí, el camino se aclara: ya sea que necesites inmunosupresores para una artritis o un programa de ejercicio y suplementos para una artrosis, saber qué tienes es la base para manejarlo bien.
Y recuerda: ni la artritis ni la artrosis son una sentencia. Con el tratamiento adecuado, seguimiento médico regular y los ajustes necesarios en tu estilo de vida, la mayoría de las personas logran controlar sus síntomas y mantener una vida activa y satisfactoria.