Artritis reumatoide: síntomas que aparecen primero
Artritis reumatoide: síntomas que aparecen primero
Los síntomas de la artritis reumatoide no llegan de golpe. En la mayoría de los casos, el cuerpo envía señales durante semanas o meses antes de que el diagnóstico quede claro. Reconocer esas señales a tiempo marca la diferencia entre frenar la enfermedad o llegar con daño articular ya establecido.
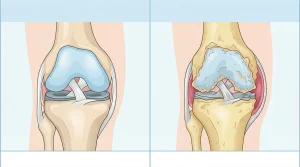
La artritis reumatoide es una enfermedad autoinmune: el sistema inmunitario ataca el tejido que recubre las articulaciones, llamado membrana sinovial. El resultado es inflamación crónica que, si no se trata, destruye el cartílago y el hueso. Afecta a entre el 0,5 % y el 1 % de la población mundial, con mayor prevalencia en mujeres de entre 40 y 60 años, aunque puede aparecer a cualquier edad.
En este artículo encontrarás los primeros síntomas de la artritis reumatoide, cómo evoluciona la enfermedad, cómo se distingue de la artrosis y qué pasos seguir cuando sospechas que algo no está bien.
¿Qué es la artritis reumatoide?
La artritis reumatoide (AR) es una enfermedad inflamatoria crónica de origen autoinmune. A diferencia del desgaste propio del envejecimiento, en la AR el sistema inmunitario genera anticuerpos que atacan la membrana sinovial, la capa que cubre el interior de las articulaciones. Esa inflamación sostenida acaba erosionando el cartílago y el hueso adyacente.
El rasgo que la distingue de otras formas de artritis es su simetría: casi siempre afecta las mismas articulaciones en ambos lados del cuerpo al mismo tiempo. También puede involucrar órganos internos como el corazón, los pulmones y los ojos en casos graves.
Para profundizar en las diferencias entre los distintos tipos de enfermedades reumáticas, puedes leer nuestro artículo sobre reuma: qué es, tipos y tratamiento.
Causas y factores de riesgo
No existe una causa única identificada. Los investigadores apuntan a una combinación de factores:
- Genética: el gen HLA-DRB1 aparece con mayor frecuencia en personas con AR. Tener un familiar de primer grado con la enfermedad multiplica por 3 el riesgo.
- Tabaquismo: fumar duplica el riesgo de desarrollar AR y empeora su evolución.
- Sexo: las mujeres tienen entre 2 y 3 veces más probabilidad de padecerla que los hombres.
- Infecciones previas: algunas bacterias y virus parecen activar la respuesta autoinmune en personas predispuestas.
- Obesidad: el tejido adiposo produce citocinas inflamatorias que pueden desencadenar o agravar la enfermedad.
Síntomas iniciales: las primeras señales
Los síntomas de la artritis reumatoide en sus etapas tempranas pueden confundirse fácilmente con cansancio o una gripe que no termina de irse. Muchas personas esperan meses antes de consultar a un médico porque los síntomas van y vienen.
Rigidez matutina prolongada
La rigidez al despertar es uno de los primeros signos y, a la vez, uno de los más específicos. En la AR, esa rigidez dura más de 45 minutos, generalmente entre una y dos horas. La rigidez matutina que desaparece en menos de 30 minutos es más propia de la artrosis.
Esta diferencia de tiempo no es arbitraria: refleja cuánto líquido sinovial inflamado se acumula en las articulaciones durante el reposo nocturno. A medida que uno se mueve, la inflamación cede parcialmente.
Dolor articular simétrico
El dolor articular en la AR tiene un patrón reconocible: aparece en las mismas articulaciones de ambas manos, ambas muñecas o ambos pies. Las articulaciones que se afectan con mayor frecuencia en las etapas iniciales son:
- Nudillos (articulaciones metacarpofalángicas e interfalángicas proximales)
- Muñecas
- Metatarsos (base de los dedos del pie)
Las articulaciones distales de los dedos, es decir, las puntas, raramente se ven afectadas en la AR temprana. Esto contrasta con la artrosis y la artritis psoriásica.
Inflamación visible y calor local
La inflamación articular en la AR produce articulaciones hinchadas, calientes al tacto y dolorosas a la presión. Al inicio, puede afectar solo una o dos articulaciones durante días o semanas antes de extenderse. En algunos pacientes el inicio es brusco, con múltiples articulaciones inflamadas desde el principio.
Fatiga, febrícula y malestar general
Antes de que el dolor articular sea intenso, muchas personas describen:
- Fatiga que no mejora con el descanso
- Temperatura corporal levemente elevada (entre 37,2 °C y 38 °C)
- Pérdida de apetito
- Pérdida de peso sin causa aparente (entre 2 y 5 kg en pocos meses)
Estos síntomas generales, llamados síntomas constitucionales, son señal de que el sistema inmunitario está activado. No son exclusivos de la AR, pero cuando se combinan con rigidez matutina y dolor articular simétrico, justifican una consulta rápida.
Nódulos subcutáneos
Aproximadamente el 20 % de los pacientes con AR desarrollan nódulos reumatoides: bultos firmes bajo la piel, típicamente en codos, rodillas o dedos. Aparecen sobre zonas de presión y no suelen ser dolorosos. Su presencia indica mayor actividad de la enfermedad.
Síntomas en fases avanzadas
Sin tratamiento, la artritis reumatoide progresa hacia daño estructural irreversible. Los síntomas en fases avanzadas incluyen:
Deformidad articular
La erosión del cartílago y del hueso produce deformidades características. Las más conocidas en las manos son:
- Desviación cubital: los dedos se desvían hacia el meñique en la articulación del nudillo.
- Deformidad en cuello de cisne: el dedo queda hiperextendido en la articulación media y flexionado en la punta.
- Deformidad en ojal (boutonnière): el dedo queda doblado en la articulación media e hiperextendido en la punta.
Estas deformidades no son solo estéticas: limitan gravemente la función de la mano y la capacidad de realizar actividades cotidianas.
Afectación de otras articulaciones
Con el tiempo, la AR puede extenderse a hombros, codos, caderas, rodillas, tobillos y columna cervical. La afectación de la columna cervical es especialmente relevante porque puede comprimir la médula espinal si las vértebras C1-C2 pierden estabilidad.
Manifestaciones extraarticulares
En casos severos o de larga evolución pueden aparecer:
- Síndrome de Sjögren secundario: sequedad ocular y bucal (en un 30 % de los pacientes)
- Pleuritis o pericarditis: inflamación de las membranas que rodean los pulmones o el corazón
- Vasculitis reumatoide: inflamación de los vasos sanguíneos, más frecuente en AR de larga evolución
- Anemia: presente en más del 50 % de los pacientes con enfermedad activa
- Síndrome del túnel carpiano: el engrosamiento sinovial en la muñeca comprime el nervio mediano
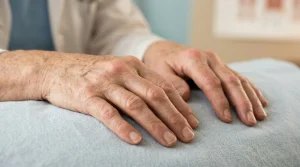
Artritis en las manos: el patrón más común
Las manos son el territorio donde la artritis reumatoide se manifiesta con más frecuencia y de forma más precoz. Según datos del American College of Rheumatology, entre el 80 % y el 90 % de los pacientes presentan afectación de las manos en algún momento de la enfermedad.
Las articulaciones más comprometidas son los nudillos (MCF) y las articulaciones interfalángicas proximales (IFP). En la exploración física, el reumatólogo busca el signo de la “papada”: al apretar transversalmente la mano, el paciente refiere dolor antes de que el médico aplique fuerza real.
La función de la mano se deteriora progresivamente: abrir un frasco, girar una llave o sostener un vaso se vuelven tareas dolorosas. Evaluarla con herramientas como el HAQ (Health Assessment Questionnaire) permite seguir la evolución funcional del paciente.
El manejo de la salud articular en manos también incluye suplementación de apoyo. Para más información sobre opciones disponibles, consulta nuestra guía sobre ácido hialurónico para articulaciones.
Diagnóstico: qué pruebas se realizan
No existe una prueba única que confirme la artritis reumatoide. El diagnóstico combina la historia clínica, la exploración física y varias pruebas de laboratorio e imagen. Los criterios actuales son los del ACR/EULAR 2010, que asignan puntos según el número de articulaciones afectadas, los marcadores serológicos y la duración de los síntomas. Una puntuación de 6 o más sobre 10 establece el diagnóstico.
Análisis de sangre
- Factor reumatoide (FR): positivo en el 70-80 % de los pacientes, pero también puede elevarse en otras enfermedades e incluso en personas sanas mayores de 65 años.
- Anticuerpos antipéptido cíclico citrulinado (anti-CCP): más específicos que el FR (especificidad superior al 95 %). Pueden estar positivos años antes de que aparezcan los síntomas.
- PCR y VSG: marcadores de inflamación sistémica. Reflejan la actividad de la enfermedad pero no son específicos de la AR.
- Hemograma completo: la anemia normocítica normocrómica es frecuente en AR activa.
- Anticuerpos antinucleares (ANA): para descartar lupus eritematoso sistémico u otras enfermedades autoinmunes.
Pruebas de imagen
- Radiografía: detecta erosiones óseas y pérdida del espacio articular, pero solo en fases avanzadas. Normal en la AR temprana.
- Ecografía articular: permite visualizar sinovitis, tenosinovitis y erosiones tempranas en tiempo real. Disponible en consulta.
- Resonancia magnética (RM): la más sensible para detectar sinovitis, edema óseo y erosiones tempranas. Útil cuando el diagnóstico es dudoso.
Según la European Alliance of Associations for Rheumatology (EULAR), iniciar el tratamiento dentro de los primeros 3 meses desde el inicio de los síntomas mejora significativamente el pronóstico a largo plazo.
Diferencias con la artrosis
Confundir artritis reumatoide con artrosis es uno de los errores más frecuentes, tanto en pacientes como en médicos no especialistas. Las diferencias son importantes porque el tratamiento es completamente distinto.
| Característica | Artritis reumatoide | Artrosis |
|---|---|---|
| Origen | Autoinmune | Degenerativo (desgaste) |
| Rigidez matutina | Más de 45 minutos | Menos de 30 minutos |
| Articulaciones afectadas | MCF, IFP, muñecas (simétricas) | IFD, columna, rodillas, caderas |
| Inflamación | Sí, con calor y enrojecimiento | Leve o ausente |
| Marcadores inflamatorios | PCR y VSG elevadas | Normales |
| Tratamiento base | FAMEs, biológicos | Analgésicos, fisioterapia, cirugía |
Para una comparación más detallada entre ambas condiciones, puedes consultar nuestro artículo sobre la diferencia entre artritis y artrosis.
Tratamiento y manejo de la artritis reumatoide
El objetivo del tratamiento de la artritis reumatoide es alcanzar la remisión o, al menos, la baja actividad de la enfermedad. El enfoque actual se denomina “tratar hasta el objetivo” (treat-to-target) y consiste en ajustar el tratamiento cada 1-3 meses hasta conseguir ese objetivo.
Fármacos antirreumáticos modificadores de la enfermedad (FAMEs)
El metotrexato es el FAME de referencia. Se inicia en dosis bajas (7,5 mg/semana) y se sube progresivamente hasta 25 mg/semana. Actúa sobre el sistema inmunitario reduciendo la proliferación de células inflamatorias. Tarda entre 6 y 12 semanas en mostrar efecto pleno.
Otros FAMEs convencionales incluyen leflunomida, sulfasalazina e hidroxicloroquina, que pueden usarse solos o en combinación.
Terapias biológicas e inhibidores de JAK
Cuando los FAMEs convencionales no son suficientes, se añaden medicamentos biológicos que bloquean moléculas específicas de la inflamación:
- Anti-TNF: adalimumab, etanercept, infliximab. Son los más utilizados.
- Anti-IL-6: tocilizumab, sarilumab.
- Anti-CD20: rituximab (especialmente útil en AR seropositiva).
- Inhibidores de JAK: baricitinib, tofacitinib, upadacitinib. Son orales y actúan bloqueando enzimas intracelulares de la vía inflamatoria.
Medidas complementarias
El tratamiento farmacológico se complementa con:
- Fisioterapia: mantiene el rango de movimiento y fortalece la musculatura periarticular.
- Ergoterapia: enseña a proteger las articulaciones en actividades diarias y prescribe ortesis.
- Ejercicio aeróbico: estudios publicados en PubMed muestran que el ejercicio moderado regular reduce la actividad de la enfermedad sin aumentar el daño articular.
- Dieta antiinflamatoria: dieta mediterránea con omega-3 y reducción de azúcares procesados.
- Suplementación articular: para conocer más sobre opciones de soporte articular disponibles en México, consulta nuestra guía de suplementos para articulaciones en México.
Cirugía
Cuando el daño articular es severo e irreversible, la cirugía puede ser necesaria. Las opciones incluyen sinovectomía (extirpación de la membrana inflamada), artroplastia (reemplazo de articulación) y artrodesis (fusión articular para estabilidad).
Para el manejo del dolor articular en rodilla, también puede ser relevante el uso de glucosamina para la rodilla como complemento al tratamiento médico, siempre bajo supervisión reumatológica.
Preguntas frecuentes sobre artritis reumatoide
¿La artritis reumatoide tiene cura?
Actualmente no tiene cura definitiva, pero sí puede alcanzarse la remisión completa con los tratamientos disponibles. Muchos pacientes con diagnóstico precoz y tratamiento adecuado logran mantener una vida normal sin progresión del daño articular. La remisión no significa que la enfermedad haya desaparecido: si se retira el tratamiento, los síntomas pueden volver.
¿Cuánto tarda en aparecer el daño articular si no se trata?
Las erosiones óseas detectables mediante radiografía pueden aparecer en los primeros 2 años desde el inicio de los síntomas en pacientes no tratados. En algunos pacientes con AR agresiva, el daño radiológico es visible a los 6 meses. Por eso los reumatólogos insisten en que el “tratamiento de ventana” (los primeros 3-6 meses) es crítico.
¿Pueden los jóvenes tener artritis reumatoide?
Sí. Aunque el pico de incidencia está entre los 40 y 60 años, la AR puede aparecer a cualquier edad. Cuando se presenta en menores de 16 años se denomina artritis idiopática juvenil. En adultos jóvenes de 20 a 30 años, el diagnóstico se retrasa con frecuencia porque tanto médicos como pacientes no consideran la posibilidad de una enfermedad autoinmune articular en ese grupo de edad.
¿Se puede trabajar con artritis reumatoide?
Con tratamiento adecuado, la mayoría de los pacientes mantienen su capacidad laboral. Sin embargo, trabajos que requieren movimientos repetitivos de manos, carga de peso o exposición al frío pueden agravar los síntomas. La adaptación del puesto de trabajo y el uso de ortesis son herramientas útiles. Aproximadamente el 30 % de los pacientes con AR severa o mal controlada dejan de trabajar en los primeros 5 años de la enfermedad.
¿La artritis reumatoide empeora con el frío?
Muchos pacientes reportan que el frío y la humedad agravan los síntomas, especialmente la rigidez. Aunque la evidencia científica sobre este efecto no es completamente concluyente, los cambios de presión barométrica parecen influir en la percepción del dolor articular. El calor local (compresas calientes, duchas calientes) suele aliviar la rigidez matutina.
Conclusión
Los síntomas de la artritis reumatoide más tempranos, como la rigidez matutina prolongada, el dolor articular simétrico y la fatiga, son señales que no deben ignorarse. Cuanto antes se establece el diagnóstico, mayor es la ventana para actuar con tratamiento efectivo y prevenir el daño articular permanente.
Si llevas más de seis semanas con rigidez en los nudillos o las muñecas al despertar, o si notas inflamación articular que aparece y desaparece, consulta a un reumatólogo. No esperes a que las deformidades sean visibles para buscar ayuda.
Para ampliar información sobre la salud articular, consulta también nuestro artículo sobre glucosamina y condroitina, dos componentes fundamentales del cartílago articular.